重症低血糖は、1型糖尿病の治療において最も危険な合併症の一つです。インスリンの過剰投与や食事の遅れ・不足により血糖が急激に下がり、意識障害やけいれんを起こすことがあります。適切な対処と家族のサポートが命を救います。
🆘 重症低血糖:このページの要点
このページは「重症低血糖の対処」と「家族・周囲の方の対応」をまとめたページです。
意識がはっきりしない場合は口から食べさせません。誤嚥を避け、安全確保のうえで救急要請の目安と、事前の備え(ブドウ糖・バクスミー等)を確認します。
▶ 低血糖の総論(原因・予防):/diabetes/hypoglycemia/
▶ HbA1cだけでは見えない評価軸:/dm/beyond_hba1c/
低血糖について知ってください
糖尿病治療を受けていると、どうしても血糖値が低くなる副作用(低血糖)を起こす可能性が出てきます。
血糖値を下げる薬を使用している患者さんは、低血糖についてよく知っておいてください。
血糖コントロール指標の代表にHbA1cがあります。HbA1cを下げたい一心で頑張っておられる患者さんも多いと思います。
ところが、HbA1cを下げれば下げるほど生命予後が改善するわけではないことがいくつかの大規模臨床試験で示されています。
HbA1cを下げることが生命予後の改善に寄与しない理由のひとつに、低血糖の存在があります。
55歳以上の2型糖尿病患者1万1140例を対象として、重症低血糖とその後の心血管疾患および死亡のリスクとの関連を調べた報告があります4)。
追跡期間の中央値は5年であり、この間231例(2.1%)に重症低血糖が1回以上発生しており、低血糖は全死亡リスクを3.27倍、心血管死リスクを3.79倍上昇させました(図1)。
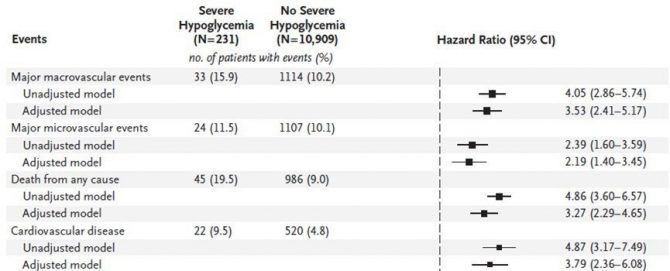
図1 低血糖と心血管疾患および死亡リスクとの関連(文献4より引用)
1型糖尿病でも低血糖が死亡の予後規定因子であることが報告されています5)。
スウェーデンの1型糖尿病患者を対象とした研究で、心血管イベント後の死亡率と低血糖の関連について検討したものです。
2万7087人の1型糖尿病を対象とし、低血糖で入院した回数で分類した心血管イベント後の生存曲線を図2にお示しします。
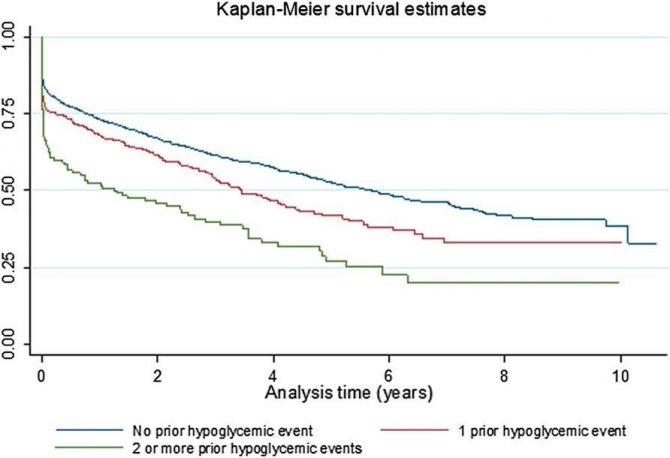
図2 低血糖の入院した回数と生存曲線(文献5より引用)
心血管イベントに先行して2回以上の重症低血糖を経験している患者の生存率が最も低く、低血糖を経験していない人の生存率が最も高い結果でした。
1型糖尿病でも2型糖尿病でも、低血糖を起こすと死亡リスクが増加すると考えられます。
どんなにHbA1cが良くても、低血糖が多くてはいけないのです。
低血糖をできるだけ起こさずに、HbA1cを改善することが重要です1)-3)。
1) Currie CJ, Peters JR, Tynan A, Evans M, Heine RJ, Bracco OL, Zagar T, Poole CD. Survival as a function of HbA(1c) in people with type 2 diabetes: a retrospective cohort study. Lancet 2010; 375:481-489.
2) Action to Control Cardiovascular Risk in Diabetes Study Group, Gerstein HC, Miller ME, Byington RP, Goff DC Jr, Bigger JT, Buse JB, Cushman WC, Genuth S, Ismail-Beigi F, Grimm RH Jr, Probstfield JL, Simons-Morton DG, Friedewald WT. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med 2008 12; 358:2545-2559.
3) ADVANCE Collaborative Group, Patel A, MacMahon S, Chalmers J, Neal B, Billot L, Woodward M, Ninomiya T, Neal B, MacMahon S, Grobbee DE, Kengne AP, Marre M, Heller S; Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008;358:2560-2572.
4) Zoungas S, Patel A, Chalmers J, de Galan BE, Li Q, Billot L, Woodward M, Ninomiya T, Neal B, MacMahon S, Grobbee DE, Kengne AP, Marre M, Heller S; ADVANCE Collaborative Group. Severe hypoglycemia and risks of vascular events and death. N Engl J Med 2010; 363:1410-1418.
5) Lung TW, Petrie D, Herman WH, Palmer AJ, Svensson AM, Eliasson B, Clarke PM. Severe hypoglycemia and mortality after cardiovascular events for type 1 diabetic patients in Sweden. Diabetes Care. 2014;37:2974-2981.
低血糖ってなに?
一般に、血糖値が70未満であることを指します。血糖値が70mg/dL以下になると、人体は血糖値を上げて対応しようとします。
また、血糖値が50mg/dL未満になると、脳などの中枢神経がブドウ糖不足になり、意識レベルが下がるなどの症状がでます。
その時に出現する特有の症状を、低血糖症状といいます。
人によっては、血糖値が70mg/dL以下でなくても治療などによって血糖値が急激に大きく下がるタイミングでも、低血糖症状が出現することがあります。
逆に、血糖が70mg/dLより低くなっても、症状が出ない方もいらっしゃいますので注意が必要です。
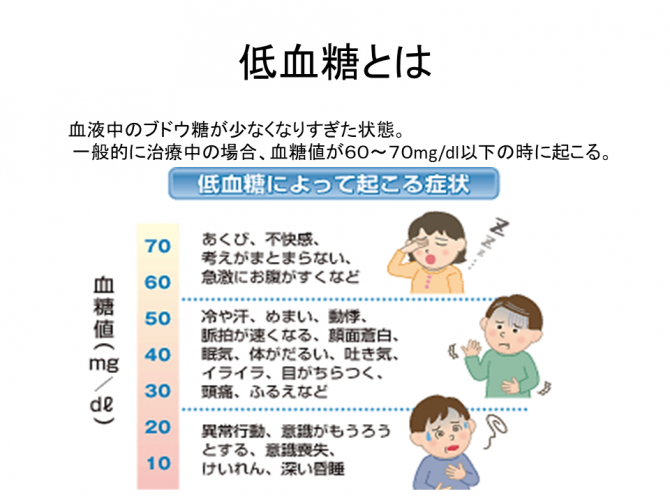
低血糖について知ってください。
低血糖の症状
血糖値がおよそ70mg/dL以下になると、「交感神経症状」が出現します。さらに血糖値が低下して50mg/dL程度になると、「中枢神経症状」が出現します。
ただし、普段から低血糖がよく起こる方や、低血糖症状の自覚が少ない方は、「汗をかく」などの交感神経症状がみられないまま、無自覚性低血糖になることがあります。
- 血糖値を測ったら60mg/dL程度まで低下していることに気づく
- 血糖値が50mg/dLより低く、突然さらに重い中枢神経症状が出現する
そして血糖値が50mg/dLよりも低くなると、昏睡(こんすい)など意識のない危険な状態(重症低血糖)になってしまうことがあります。
非常に深刻な状態で、命に危険が及ぶことがあります。低血糖になった時は、できるだけ早い段階ですみやかに対応をしなければなりません。
また、意識がなくなるほどでなくても低血糖を繰り返していると、
心筋梗塞・狭心症などが増えて危険であることがわかっています。
特に、HbA1cが良くて低血糖が頻繁に起きている人は注意が必要です。気づかないうちに低血糖が起きている(無自覚低血糖)可能性があります。

低血糖を起こすきっかけを知ってください。
低血糖の原因
低血糖になる原因は、いくつか考えられます。
インスリン、飲み薬の量や種類を誤って投与した/薬を使ったあとの食事時間の遅れ/食事量が少ない(炭水化物が少ない)/普段より運動量が多い/運動量が多かった日の夜や翌朝/空腹での運動/飲酒/入浴 などがあります。

低血糖の対処法を知ってください。
低血糖時の対応
軽い低血糖を起こしたら、速やかにブドウ糖を飲むことが大切です。
昏睡まで至らないような通常の低血糖症状の場合、ブドウ糖を経口摂取することで安全に回復します。いちどに20gは摂取しましょう。
| 状況 | 対応 | 注意点 |
|---|---|---|
| 意識あり・軽症 | ブドウ糖10〜20g即摂取 | α-GI薬使用時はブドウ糖必須 |
| 意識朦朧 | 口から食べさせない・安全確保・119番 | 誤嚥・窒息防止(飲み込む力が弱く肺に入る危険) |
| 重症(無反応・けいれん) | バクスミー点鼻(3mg)またはグルカゴン注射+救急 | 家族が事前練習必須。使用後必ず救急要請 |
意識がはっきりしない状態では無理に飲ませず、周囲の方が重症低血糖 家族対応 バクスミー 使い方(鼻腔にシュッと1回噴霧)で対応可能です。2020年発売の点鼻粉末剤バクスミーは注射より簡単で誤嚥リスクが大幅に低減されます。
糖尿病 グルカゴン点鼻 事前準備として、船橋市しもやま内科では主治医と相談の上、バクスミー処方・家族への実技指導を行っています。使用方法は必ず事前確認を。
低血糖を起こしたら、その原因を確認し、解決する事が大切です。今後の低血糖を予防するために役立てられるよう、一緒に考えましょう。
いざという時のために
糖尿病患者であることを示す「糖尿病患者用IDカード(緊急連絡用カード)」があります。いざという時のために財布などに入れて持ち歩くことができます。必要な方はお申し出ください。
よくある質問(重症低血糖の対処・家族向け)
Q. 意識がもうろうとしているとき、口から食べさせてもいいですか?
Q. 救急車を呼ぶ目安はありますか?
Q. グルカゴンはいつ使いますか?
Q. 家族が準備しておくと良いものはありますか?
👨⚕️ この記事の監修医師
しもやま内科 院長
日本内科学会 総合内科専門医
日本糖尿病学会 糖尿病専門医・指導医
日本循環器学会 循環器専門医
日本老年医学会 老年病専門医・指導医
日本甲状腺学会 甲状腺専門医
糖尿病治療において、低血糖の予防と「無理のない血糖コントロール」を重視し、生活背景に合わせた治療の最適化を行っています。
"
