先生、心不全の薬が4種類も出て、どれが何の役割かわからなくなって……——先日、75代の男性患者さんが、薬袋を見せながら相談されました。β遮断薬・ACE阻害薬・MRA・SGLT2阻害薬——これらの4本柱は、それぞれ心臓の保護・負荷軽減・リモデリング抑制など、異なる役割を持っています。でも、患者さんにとっては薬が多い=病気が重いという印象を与えがちで、実際のところ、これらの薬を組み合わせることで、心不全の予後を劇的に改善できるんです。
🔊 このページの要点
慢性心不全の薬物療法は、ARNI/ACE阻害薬/ARB・β遮断薬・MRA・SGLT2阻害薬の4本柱(Fantastic Four)を基盤に早期同時導入・最適化します。血圧・心拍・腎機能・電解質をモニタリングしながら少量開始→段階的増量。新規薬(ARNI優先、SGLT2基盤、ベルイシグアト・イバブラジン追加)で残存リスクを低減。高齢者・HFpEFでもSGLT2優先。
慢性心不全に対する薬物療法のまとめ(まず押さえる4本柱)
心不全治療は、病態の悪循環(交感神経・レニン-アンジオテンシン-アルドステロン系の亢進、体液貯留)を是正する薬物療法が中心です。[1]
基本となるのは ARNI/ACE阻害薬/ARB・β遮断薬・MRA・SGLT2阻害薬(**Fantastic Four** / GDMT)の4本柱を可能な限り早期に併用・最適化(Class I A)。必要に応じて利尿薬・新規薬を追加。[1][2]
血圧・脈拍・腎機能・電解質・併存症を踏まえて、少量から開始し段階的に目標用量へ近づけるのが実務の基本です。[1]
実際の外来診療では、「血圧が低め」「脈が遅い」「腎機能が不安定」「高Kが心配」など、ひとつの薬を増やすたびに優先順位が入れ替わります。検査結果と症状を見ながら、無理のないペースで組み直します。HFrEFでは4剤同時導入を目指し、HFpEF/HFmrEFではSGLT2阻害薬を優先。
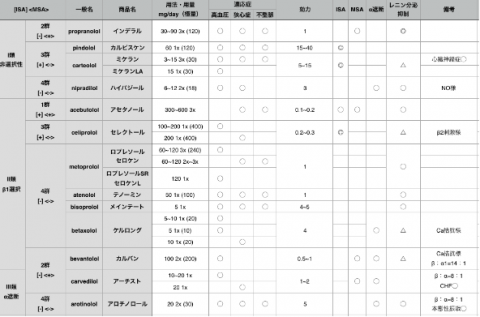
β遮断薬:選び方と換算・切り替え(上位検索意図の答え)
β遮断薬は、心不全で亢進した交感神経活性を抑えることで予後を改善します。[1][2]
日本で心不全に適応のあるβ遮断薬:カルベジロール(商品名:アーチスト)、ビソプロロール(商品名:メインテート)(※メトプロロール(商品名:セロケン)徐放は国内未承認)。[1]
カルベジロールは血圧低下作用がやや強く、ビソプロロールは心拍数低下が主体です(患者背景で使い分け)。[1]
- 喘息/COPDなど気道過敏がある場合:β1選択性の高いビソプロロールが相対的に使いやすいことがあります(ただし重症例は個別判断)。[1]
- 血圧が低めでつらい場合:増量速度を落とす、他剤とのバランスを見直すなどで調整します。[1]
置換の目安として、経験的に カルベジロール:ビソプロロール ≒ 1:4 程度で調整することがあります。
※あくまで目安です。心拍数・血圧・症状(息切れ/ふらつき)・腎機能・併用薬で前後します。
ACE阻害薬 / ARB / ARNI:使い分け(リモデリング抑制の中核)
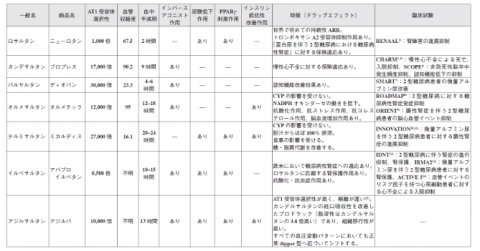
ACE阻害薬/ARB/ARNIは、RAA系の過剰活性を抑え、心筋リモデリングを抑制します。[1][2]
空咳などでACE阻害薬が使いづらい場合は ARB へ置換します。[2]
- ACE阻害薬:エナラプリル(商品名:レニベース)、リシノプリル(国内で心不全保険適用)。[1]
- ARB:エビデンスはロサルタン(商品名:ニューロタン)・カンデサルタン(商品名:ブロプレス)・バルサルタン(商品名:ディオバン)などに集積。国内保険適用はカンデサルタン。[1][2]
- ARNI(サクビトリル/バルサルタン、エンレスト):HFrEFでACE/ARBからの切り替えが優先(Class I A)。導入時は血圧・腎機能・Kのモニタリングが重要です。[1][2]
MRA(ミネラルコルチコイド受容体拮抗薬):高Kと腎機能に注意
MRAはアルドステロン作用を抑制し、予後を改善します。[1][2]
注意:腎機能低下や高カリウム血症のリスクがあるため、導入・増量時は採血での確認が必要です。[1][2]
SGLT2阻害薬:糖尿病の有無を問わず心不全の基盤薬へ
SGLT2阻害薬は本来は糖尿病薬ですが、糖尿病の有無を問わず心不全のイベント抑制が示されています(HFrEF/HFpEF/HFmrEFでClass I A)。[2][3][4]
- 導入時の注意:脱水・血圧低下、腎機能の初期変動、尿路感染/性器感染など。[2]
- ポイント:体調不良時(発熱・下痢・食事摂取低下など)は一時中止が必要になることがあります(いわゆるシックデイル)。医師の指示で調整します。[2]
利尿薬:症状(うっ血)を取る薬
利尿薬はうっ血(体液貯留)を是正し、呼吸困難や浮腫などの症状を改善します(予後改善薬というより症状改善の位置づけ)。[1][2]
- 副作用:脱水、低血圧、電解質異常、耐糖能への影響など。[1]
- トルバプタン:利尿効果が強く、口渇・脱水に注意が必要です(必要な範囲での水分摂取指導を行います)。[1]
用量調整の実践:チェック項目と進め方(ここが“知りたい”)
心不全薬は「効かせたい」一方で、副作用(低血圧・徐脈・腎機能悪化・高Kなど)を避ける必要があります。[1][2]
導入・増量のたびに、次の項目をセットで確認します。
- 血圧:ふらつき・失神、立ちくらみがないか
- 心拍数:徐脈、めまい、倦怠感がないか
- 腎機能:Cr/eGFRの変動(特にRAAS系薬・ARNI・SGLT2・利尿薬の導入/増量時)[1][2]
- 電解質(特にK):MRAやRAAS系薬で高Kに注意[1][2]
- 体液量:体重・浮腫・呼吸困難(利尿薬の調整目安)[1]
①少量開始 → ②症状と検査で安全性確認 → ③可能な範囲で段階的に増量(無理に急がない)を繰り返します。[1]
その他(新規治療薬・状況に応じて)
- 利尿薬の最適化(ループ+サイアザイド系の併用など)[1]
- 鉄欠乏の評価と補充(静注鉄など)[2]
- 新規治療薬(残存リスクが高いHFrEFなど):
- ベルイシグアト(sGC刺激薬):重症HFrEF(NYHA II-IV、最近増悪歴)で追加(Class IIa)。VICTORIA試験で複合エンドポイント10%低減。血圧低下に注意。
- イバブラジン(HCNチャネル阻害薬):β遮断薬最大耐用量でもHR ≥75 bpmのHFrEFで追加(Class IIa)。SHIFT試験で心不全入院26%減少。心拍数選択的低下。
※ 内服の開始・増量・置換は、診察と検査で安全性を確認しながら行います。独断での中止・変更は避け、必ず医師にご相談ください。
参考文献
- 日本循環器学会:2025年改訂 心不全診療ガイドライン(PDF)
[1] - AHA/ACC/HFSA Guideline for the Management of Heart Failure (2022)
[2] - DAPA-HF trial (dapagliflozin in HFrEF) – NEJM (2019)
[3] - EMPEROR-Reduced trial (empagliflozin in HFrEF) – NEJM (2020)
[4]
関連情報
- 利尿薬 – 心不全治療の基礎薬剤
- 抗凝固薬(ワーファリン・DOAC) – 心房細動合併時の脳梗塞予防
- ARB / ACE阻害薬 – 心保護作用
- β遮断薬 – 心機能改善
