糖尿病と脂肪肝(MASLD/MASH)は相互に影響します。肝機能異常の評価、肝硬変でHbA1c/GAがずれる注意点、血糖変動の見方を整理します。
- 肝機能低下は糖代謝異常を引き起こす
- 肝性糖尿病ではインスリン療法が基本
- HbA1cやGAは過小・過大評価のリスクあり
- 血糖変動評価には自己測定やCGMが有用
- 肝疾患合併の糖尿病では慎重な治療設計が必要
糖尿病と肝臓の切っても切れない関係
肝硬変でなくても、肝臓が悪くなると血糖が悪くなる。
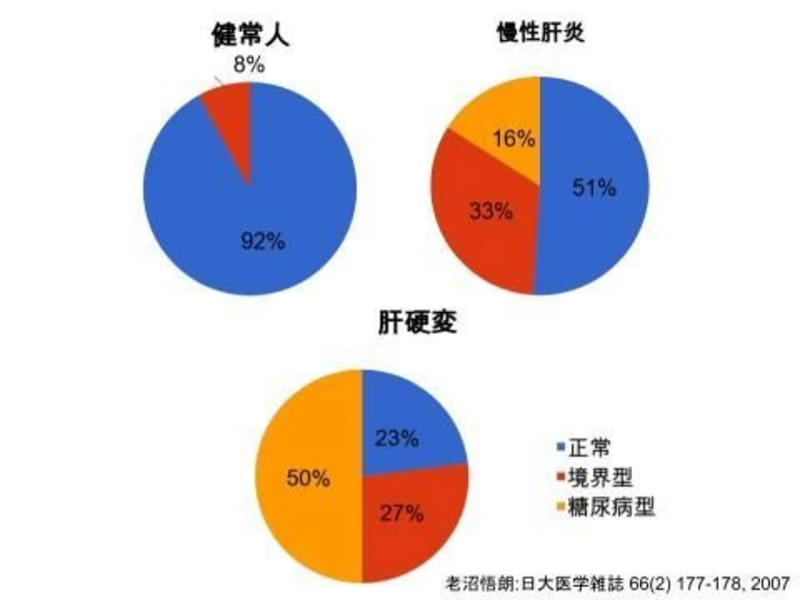
肝臓は糖代謝に大きく関わっていることが知られています。
糖尿病教室(3) インスリンの働きを知ろう。でお示しした通り、肝臓は食後の血糖上昇を抑える働き、空腹時の低血糖を抑える働きを担っており、血糖が一日を通じて安定した数値を保つための最重要プレーヤーです。
そのため、慢性肝炎になると正常血糖は5割になり、残りは境界型か糖尿病になります。さらに、肝硬変に至ると正常血糖は4分の1以下になり、約4分の1が境界型、5割は糖尿病になります。
肝性糖尿病
糖尿病教室(1) 糖尿病ってどんな病気?で、糖尿病は4つのタイプに分類されると説明させていただきました。「その他の糖尿病」に分類されるのが、肝性糖尿病です。
上述したように、肝障害・肝硬変などによって引き起こされた糖尿病を肝性糖尿病といいます。
- 食後、肝臓にブドウ糖をグリコーゲンに変えて貯蔵する力がないため、食後高血糖になります。
- 空腹時、深夜早朝は肝臓のグリコーゲンからブドウ糖を作り出す力がないので低血糖になりやすいです。低血糖になった場合の回復も悪いです。
そのため、薬物治療は原則インスリン療法となります。食後高血糖の是正が中心となるため、超速効型インスリンを毎食前投与する方法が基本です。
夜間低血糖をおこなさいように、寝る前に補食をお勧めすることもあります。
肝硬変例ではHbA1c、グリコアルブミンの評価が困難になります。
肝硬変では、血糖コントロールの指標の評価にも注意が必要です。
肝硬変に伴う脾機能亢進により赤血球寿命が短縮するため、HbA1cは実際より低値となりやすく、アルブミンの半減期の延長によりグリコアルブミンは実際より高値となりやすいためです。
両者を比較することでより正確な病態把握が可能と考えますが、保険の縛りがあり同じ月内に両者を算定することは困難です。
現実的には、自己血糖測定を(月XX回の限られた回数の中で)食前と食後を織り交ぜながら測定し、食前食後の血糖変動の参考にするのが有用と考えます。
よくあるご質問(FAQ)
肝臓が悪いと血糖が悪化するのはなぜですか?
肝性糖尿病とはどのような病気ですか?
肝性糖尿病にはどんな治療が必要ですか?
夜間低血糖の対策はありますか?
HbA1cは肝硬変患者でも有効ですか?
グリコアルブミン(GA)は信用できますか?
自己血糖測定は必要ですか?
肝疾患合併糖尿病で注意すべき薬は?
糖尿病があると肝疾患も悪化しますか?
しもやま内科ではどのように診療していますか?
🔗 関連記事
👨⚕️ この記事の監修医師
下山 立志(しもやま たつし)
糖尿病、甲状腺、副腎など内分泌疾患の診療に長年従事し、地域密着型の総合内科医として診療を行っています。
