🔊 このページの要点
インスリン治療は「最後の手段」ではなく、血糖を安全に下げ合併症を防ぐための大切な選択肢です。インスリンが出ない、または極端に効きにくい状態では、内服薬だけでは不十分で、注射による治療が不可欠になります。このページでは、インスリン治療が必要になるケース、基礎インスリンと追加インスリンの考え方、ペン形インスリンやインスリンポンプ(CSII)など治療の種類、低血糖をはじめとした副作用と注意点について解説します。
インスリン注射が必要と言われると、「一度始めたらやめられないのでは」「生活が大きく変わってしまうのでは」と不安に感じる方が少なくありません。医師の側も、インスリンを使わずに済むのであればそれに越したことはないと考えています。
一方で、インスリンなしでは危険な高血糖が続いてしまうケースもあり、その場合は躊躇せずインスリン治療をおすすめすることが、患者さんの命や将来の合併症を守ることにつながります。このページは、インスリンそのものの基礎を扱う
「インスリンとは?(基礎編)」
とは別に、実際のインスリン治療の考え方と選択肢をまとめた治療総論ページです。

インスリン治療が必要になるのはどんなとき?
インスリンで治療することに抵抗がある患者さんは少なくありません。お気持ちはよくわかります。私たち糖尿病専門医も、インスリンを使わずに済むのであればそれに越したことはないと考えています。
それでも、インスリン治療が不可欠な患者さんには、躊躇なくインスリン治療をおすすめする必要があります。詳細は
「インスリン療法が必要な患者さんにインスリン製剤を投与しないとどうなる?」
もあわせてご覧ください。
大まかに分類すると、次の2つの場合はインスリン注射が必要になります。
- インスリンを分泌する力が極端に落ちている場合
→ 1型糖尿病や膵臓を切除した例、2型糖尿病でも経過が長くて膵臓が疲弊している場合 - インスリンの働きが極端に落ちている場合
→ 感染症の合併や手術のときなど、一時的にインスリン抵抗性が強くなる状況
この2つのタイプでは、インスリンを注射しないと血糖コントロールが良くならず、重大な結果を招くおそれがあります。1型糖尿病のように膵臓のβ細胞が不可逆的に破壊されてしまう場合は、残念ながら永続的にインスリン注射が必要になります。
一方で、2型糖尿病で生活習慣の乱れなどにより一時的に高血糖になっているけれども、膵臓のβ細胞がまだ残っている場合は、
糖毒性を解除して
インスリン抵抗性が改善できれば、いずれインスリンの離脱が可能になることもあります。
インスリンがどの程度分泌されているのか、インスリン抵抗性がどのくらい強いのか、そのバランスは患者さん一人ひとりで異なります。そのため、しもやま内科では、
- 採血や尿検査、CGM(持続血糖測定)などで現状をしっかり評価する
- インスリンの必要性や他の治療選択肢について丁寧に説明する
- 患者さんと一緒に、納得感のある治療方針を決めていく
ことを大切にしています。ご心配な点は、遠慮なくお話しください。
インスリン製剤の種類と特徴
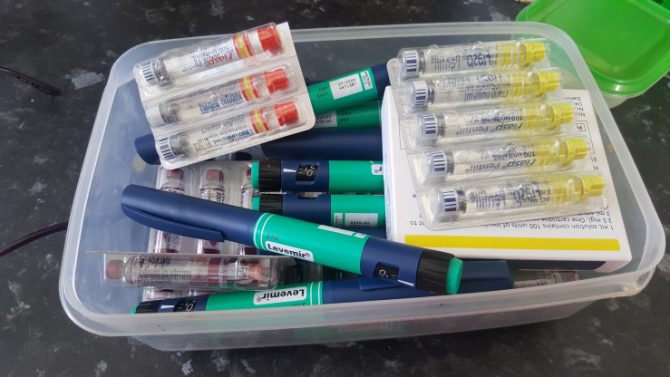
上の写真のように、インスリンはプレフィルド式(使い捨てのペンにインスリンが充填されたもの)と、詰め替え用のカートリッジ式があります。日本国内ではプレフィルド式が主流ですが、カートリッジ式インスリンは詰め替えの手間がある代わりに価格が安く、特にインスリン使用量が多い方では毎月の医療費の節約につながることがあります。ご希望があれば、どのタイプが合いそうか一緒に検討します。
インスリンの作用と「基礎」「追加」の考え方
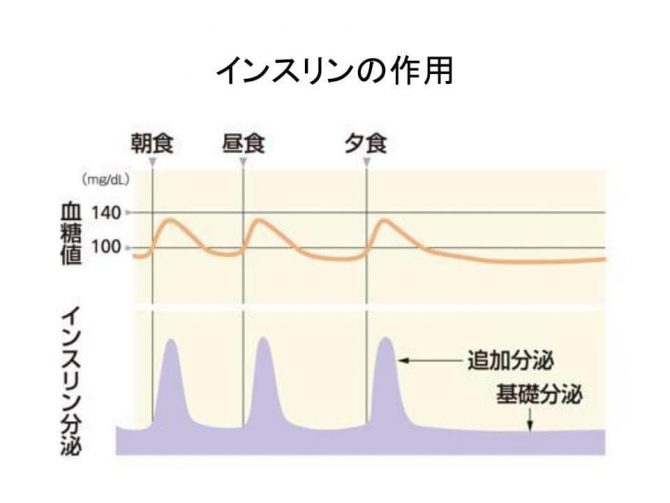
基礎分泌と追加分泌
インスリンの分泌は、食事と食事の間の「基礎分泌」と、食事を摂ったあとの「追加分泌」の2段階で構成されています。
- 基礎分泌:図でいうと、紫色のフラットな部分。空腹時であっても少量のインスリンがジワジワと分泌されており、これがあるから食後に上がった血糖が次の食前までに正常に戻ります。
- 追加分泌:朝食・昼食・夕食などの食後にスパイク状に分泌される部分。正常に行われていれば、食後血糖の上昇は比較的少なくて済みます。
インスリン治療では、この「基礎分泌」と「追加分泌」を注射で模倣(真似)することで、できるだけ正常に近い血糖変動を目指します。
基礎インスリンと追加インスリン
「基礎分泌」を真似るインスリンが基礎インスリン、「追加分泌」を真似るインスリンが追加インスリンです。
- 基礎インスリン:持効型インスリン(以前は中間型「N」が使われていました)
- 追加インスリン:超速効型インスリン(以前はレギュラーインスリン「R」が使われていました)
現在主流の持効型・超速効型は、ヒトインスリンを遺伝子組換えで改変したインスリンアナログです。RとNは遺伝子組換えしていないヒトインスリンです。
ペン形インスリン製剤を使ったインスリン治療
強化インスリン療法(MDI)
強化インスリン療法(MDI:Multiple Daily Injection)では、超速効型インスリンと持効型インスリンを組み合わせて使用します。
- 超速効型インスリン:各食直前に1日3回注射(追加分泌の代わり)
- 持効型インスリン:1日1回皮下注射(基礎分泌の代わり)
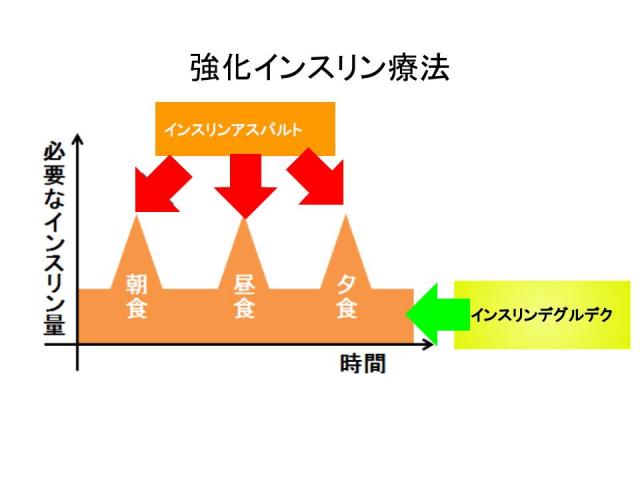
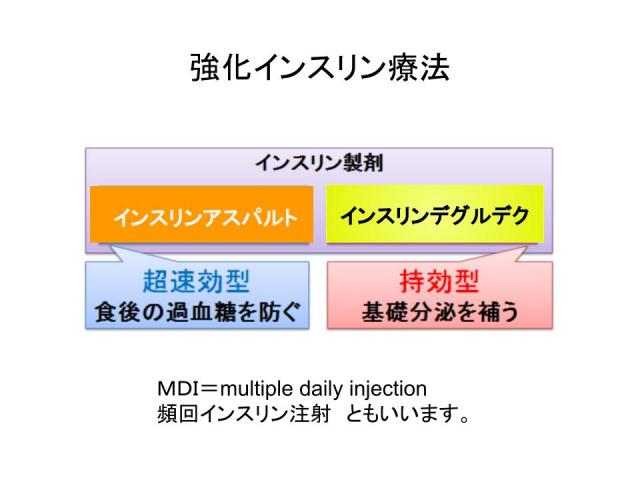
インスリンアスパルトは超速効型インスリンアナログで、食直前に注射することで食後の血糖上昇を抑えます(追加分泌を模倣)。インスリンデグルデクは持効型インスリンアナログで、40時間以上作用し、1日1回の注射で空腹時血糖を安定させます(基礎分泌を模倣)。
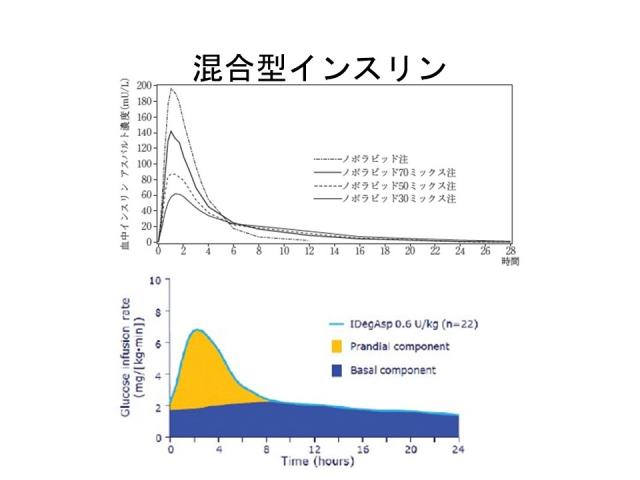
混合型インスリン製剤による治療
例として、超速効型インスリンアスパルト(ノボラピッド)をもとに、超速効型と中間型の比率を3:7・5:5・7:3にした30ミックス・50ミックス・70ミックスなどがあります。
最新の製剤では、超速効型インスリン(インスリンアスパルト)と持効型インスリン(インスリンデグルデク)を3:7で混合したライゾデグ注があります。
中間型インスリン成分はピークがあり24時間持続しにくい一方、デグルデクは40時間以上作用が持続するため、効果が途切れにくいのが特徴です。
- 1日1回使用:自分で注射が難しい方や、忙しくて回数を増やしにくい方などに
- 1日2〜3回使用:強化インスリン療法ほどの手間をかけず、ある程度良好なコントロールを目指す場合
1型糖尿病の方ではうまくいかないことも多く、主な対象は2型糖尿病の患者さんです。
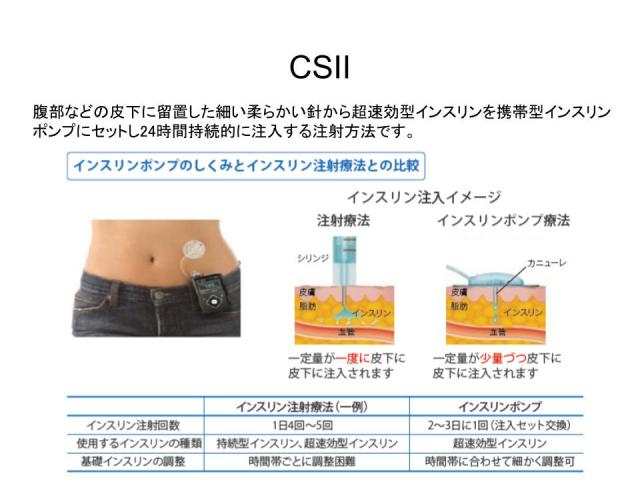
インスリンポンプ療法(CSII)
ペン形インスリンをその都度お腹に打つのではなく、腹部に柔らかいカニューレを装着し、ポンプに装填したインスリンを継続的に注入する治療法がインスリンポンプ療法(CSII)です。
- ペン形では難しい、時間帯ごとの細かなベーサル調整が可能
- お腹を出さずに、ポンプのボタン操作だけで追加インスリン(ボーラス)を注入できる
強化インスリン療法でも血糖値が安定しない方、ライフスタイルに変化が多い方、妊娠中や妊娠希望の方、小児、より厳格な血糖コントロールが必要な方に向いています。
インスリンポンプ療法(CSII・SAP)の仕組みや対象となる方、MiniMed 780G・メディセーフウィズなど機種ごとの特徴について詳しく知りたい方はこちら:
インスリンの副作用と注意点
インスリンの副作用として最も頻度が高いのが、インスリンの過剰投与による低血糖です。このページでは、低血糖を起こしやすい状況と、低血糖以外の主な副作用について整理します。
低血糖を起こしやすい状況
運動・入浴
運動や入浴など、筋肉の血流が増える状況ではインスリンの効き目が良くなり、血糖が下がりやすくなります。インスリンは骨格筋に作用してブドウ糖を筋肉に取り込ませるため、血流が増えるとその効果が強く出やすくなるからです。
そのため、運動前や入浴前には補食をとる、あるいはインスリンの注射量を減らすといった対応が望ましい場合があります。
重篤な肝障害
肝硬変ではインスリン抵抗性が高まり、インスリンによる肝臓へのブドウ糖取り込みが不十分になります。その結果として食後高血糖になりやすい一方で、グリコーゲンの貯蔵が乏しいため絶食時に血糖を上げることができず、低血糖を起こしやすくなります。
飲酒
アルコールを摂取すると、肝臓でのアルコール分解に補酵素NADが使われ、NADH/NAD比が上昇するため糖新生が抑えられます。その結果、血糖値を上げる仕組みが働きにくくなり、低血糖になりやすくなります。慢性的な過度の飲酒によりグリコーゲンが枯渇している場合も、低血糖リスクが高くなります。
膵臓のα細胞機能低下(グルカゴン分泌低下)
慢性膵炎や膵切除後の患者さんではα細胞機能が低下し、血糖が下がる際のグルカゴン分泌が十分に起こらないため、低血糖になりやすく、かつ長引きやすくなります。
β遮断薬の使用
降圧薬の中でもβ遮断薬は、低血糖時のグルカゴン分泌を抑制し、交感神経症状(動悸・手の震えなど)をマスクするため、低血糖に気付きにくく、回復もしにくくなります。重篤な低血糖の引き金となりうるため、糖尿病患者さんへのβ遮断薬処方は慎重に行われます。
その中で、インスリン抵抗性を改善する作用をもつβ遮断薬は比較的使いやすいとされています。
Effect of the vasodilatory beta-blocker, nipradilol, and Ca-antagonist, barnidipine, on insulin sensitivity in patients with essential hypertension.
Clin Exp Hypertens. 1998 Oct;20(7):751-61.
Insulin sensitivity in a long-term crossover trial with celiprolol and other antihypertensive agents.
J Cardiovasc Pharmacol. 1998 Jan;31(1):140-5.
低血糖以外の主な副作用
1型糖尿病の発症との関連が指摘された報告
詳しいメカニズムは明らかではありませんが、インスリン自己注射開始後に1型糖尿病を発症した報告があります。インスリン自体が抗原となり、自己反応性T細胞が活性化された可能性が考えられていますが、非常にまれなケースです。
インスリン長期使用による皮膚反応(リポハイパートロフィーなど)
同じ場所に繰り返し注射すると、その部位に硬い結節(硬結)ができることがあります(insulin lipohypertrophy:インスリンリポハイパートロフィー)。その部位ではインスリンの吸収が不安定になり、思ったように血糖が下がらなかったり、逆に予想以上に下がったりする原因になります。
注射部位をローテーションする(毎回少しずつ場所をずらす)ことで、こうしたトラブルを防ぐことができます。
インスリンアレルギー
少なくとも1週間以上インスリン治療を受けた経験のある方に起こりやすく、治療開始後6か月以内に起きることが多いとされています。治療の中断・再開を繰り返している方や、他の薬剤にアレルギーがある方に多い傾向があります。
インスリンアレルギーがあると、その後インスリン抵抗性が高まったり、局所の脂肪萎縮症が出現することがあります。
※脂肪萎縮症:脂肪組織量の減少に伴い、インスリン抵抗性の悪化をはじめ糖尿病や高中性脂肪血症、脂肪肝などの代謝異常をきたすことが知られています。
経口インスリン(飲み薬のインスリン)はどうなった?
「注射ではなく飲み薬のインスリンはないのですか?」というご質問をよくいただきます。過去には、ノボノルディスク社が経口インスリンi338という薬剤の開発を進めていましたが、期待されたほどの効果が得られなかったことなどから、最終的には開発中止となりました。
現時点では、インスリンは皮下注射(ペン型注射やインスリンポンプ)による投与が標準的な方法です。飲み薬のインスリンがすぐに実用化される見込みは高くありませんが、将来に向けた研究は世界中で続けられています。
しもやま内科では、インスリン注射をできるだけ負担なく続けられるように、ペン型製剤の使い分けやインスリンポンプ(CSII・SAP)、持続血糖測定(CGM)を組み合わせた治療をご提案しています。
船橋市でインスリン治療について相談したい方へ
しもやま内科は、東葉高速線「飯山満駅」徒歩圏内にある内科・糖尿病内科・甲状腺内科のクリニックです。船橋市を中心に、習志野市・八千代市・鎌ケ谷市など近隣エリアから、1型・2型糖尿病の患者さんが通院されています。
- 日本糖尿病学会専門医によるインスリン治療の相談・導入・フォロー
- ペン形インスリン・混合型インスリン・インスリンポンプ(CSII)の使い分け
- フリースタイルリブレやDexcom G7などCGMを用いた血糖コントロールの最適化
「インスリン治療と言われて不安」「できればインスリンを減らしたい・やめたい」「ポンプ療法の適応があるか知りたい」といったご相談も、お気軽にお寄せください。
診療のご相談・ご予約はお電話で承ります
☎ 047-467-5500
※Web予約は行っておりません。お手数ですが診療時間内にお電話ください。
👨⚕️ この記事の監修医師
しもやま内科 院長
日本内科学会 認定内科医・総合内科専門医
日本糖尿病学会 専門医・指導医
日本循環器学会 循環器専門医
日本老年医学会 老年科専門医・指導医
日本甲状腺学会 甲状腺専門医
糖尿病、甲状腺疾患、循環器疾患、老年期疾患などの診療に長年携わり、地域のかかりつけ医として多数の診療実績があります。
