🔊 このページの要点
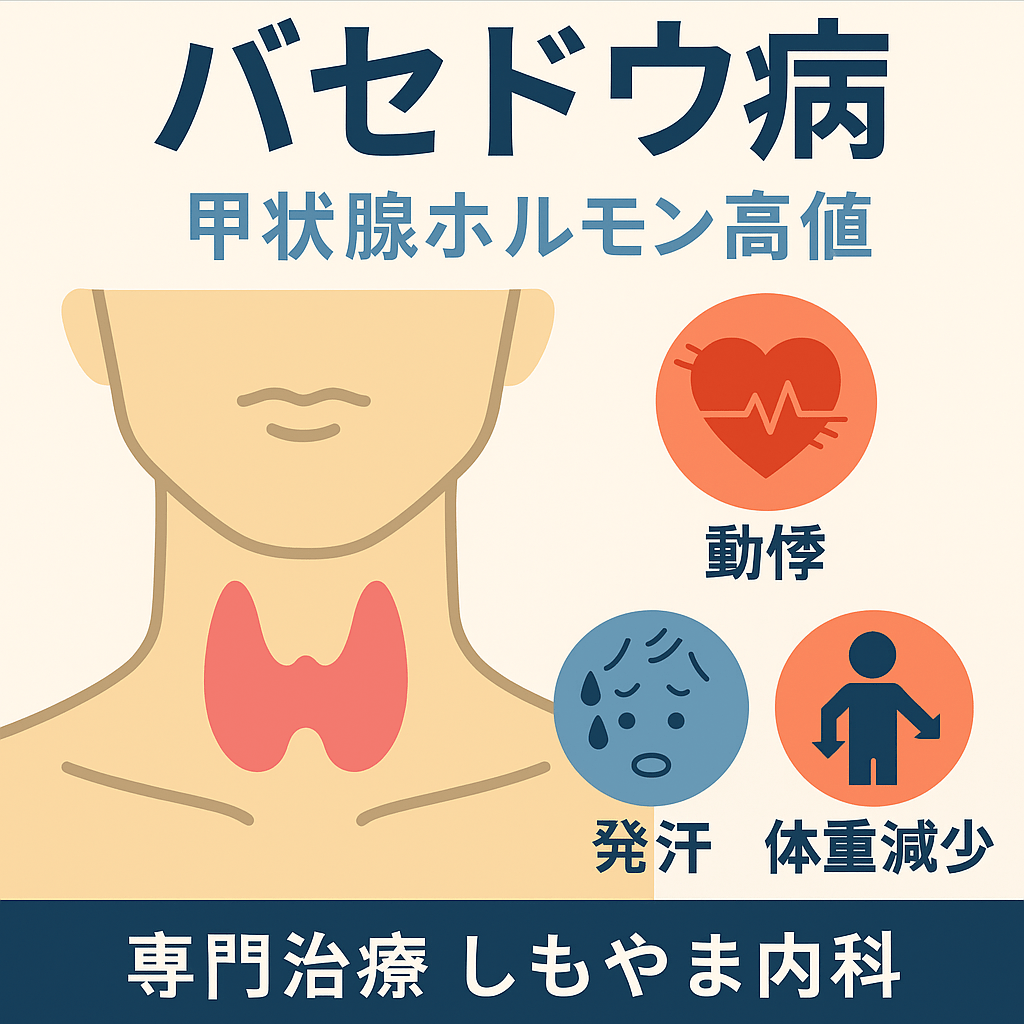
- バセドウ病は自己免疫により甲状腺ホルモンが過剰になり、動悸・体重減少・発汗などの症状が出る。
- 診断は採血(TSH低値、FT4/FT3高値、TRAb)とエコーが基本。必要時にシンチグラムで鑑別。
- 治療は抗甲状腺薬が中心。状況により放射性ヨウ素治療や手術も選択肢。副作用サイン(高熱・咽頭痛)に要注意。
🔎 要点まとめ
- バセドウ病は甲状腺機能が過剰になる自己免疫性疾患
- 甲状腺ホルモンが過剰産生され、甲状腺中毒症状(動悸、体重減少、発汗など)をきたす
- 治療は抗甲状腺薬中心、アイソトープ療法・手術も選択肢
- 副作用管理、再発予防、寛解後のフォローが重要
- 船橋市のしもやま内科では甲状腺専門医が総合的に診療
バセドウ病は、自己免疫により甲状腺刺激ホルモン受容体抗体(TRAb)が作られ、甲状腺が過剰に刺激されます。その結果、甲状腺ホルモン(T3・T4)が過剰に分泌され「甲状腺中毒症状」と呼ばれる全身の不調(動悸、体重減少、疲労感、発汗、イライラ、不眠など)を引き起こします。適切な治療により多くは良好に管理可能です。専門医が治療の選択肢をわかりやすくご説明します。
主な症状
- 動悸・頻脈
- 手の震え
- 体重減少
- 発汗過多・暑がり
- イライラ・不眠・疲労感
- 月経異常
- 甲状腺の腫れ(甲状腺腫大)
- 眼球突出(甲状腺眼症の併発)
検査・診断
バセドウ病の診断は、血液検査(FT3・FT4高値、TSH低値、TRAb陽性)と甲状腺超音波検査(腫大、血流増加、内部構造異常)を組み合わせて行います。これらで診断が難しい場合は、シンチグラム(ヨウ素摂取率測定)を追加します。(日本甲状腺学会 甲状腺疾患診療ガイドライン2022)
バセドウ病の診断には採血・エコーが重要です。甲状腺の検査について詳しくはこちら
TRAb陰性でもバセドウ病の可能性はあります
TRAb(TSHレセプター抗体)が陰性であっても、臨床的にバセドウ病と診断されることはあります。これは以下の理由によるものです。
- 抗体検出感度の限界:TRAbが非常に低濃度の場合、現在の検査法では陰性となる可能性があります。
- 検査タイミング:病初期や軽症例、あるいは治療中はTRAbが陰性となる場合があります。
- 非典型的機序:TRAb以外の自己抗体や因子(例:IGF-1受容体抗体)が関与する可能性が指摘されています。
診断には総合的な判断が必要
TRAbが陰性であっても、以下の所見をもとに総合的にバセドウ病と診断されることがあります。
- 動悸、体重減少、発汗などの典型的な甲状腺機能亢進症状
- TSH低値、FT4・FT3高値(血液検査)
- 甲状腺エコーでびまん性腫大、血流増加
- 放射性ヨード摂取率(RI)検査で取り込み率が高い
- 抗甲状腺薬に対する反応が良好
放射性ヨード摂取率検査(RI検査)は重要
TRAb陰性の際は、甲状腺の過活動による亢進か、破壊による一過性の亢進かの鑑別が重要です。
| 疾患 | 放射性ヨード摂取率 | 病態 |
|---|---|---|
| バセドウ病 | 高値 | 過剰なホルモン合成・分泌 |
| 無痛性甲状腺炎 | 低値 | 破壊されたホルモンの放出 |
(出典:日本甲状腺学会 甲状腺疾患診療ガイドライン2022、MSDマニュアル、「TRAbが陰性のバセドウ病はありますか?」「RIは必要ですか?」より)
治療の基本方針
治療の第一選択は抗甲状腺薬(メルカゾール®[チアマゾール])による内服治療です(日本甲状腺学会 甲状腺疾患診療ガイドライン2022)。メルカゾールは高い有効性を持ち、重症例でも短期間に甲状腺ホルモン値を正常化できます。
一方で、妊娠初期ではメルカゾールの催奇形性リスクが指摘されており(同ガイドライン)、妊娠希望例や妊娠初期にはプロピルチオウラシル(PTU)を選択することが推奨されます。ただし、妊娠中期以降は肝障害リスクを考慮しメルカゾールへの切り替えも行われます。
治療開始初期にはヨウ化カリウム(KI)とメルカゾールの併用療法(Block & Replace療法)を用いることで甲状腺ホルモンの安定化を迅速に達成できるとの報告もあります(Okamura K et al. Endocr J 2020)。特に重症例では有用とされています。
内服治療で寛解が得られない場合、または繰り返す再発例、高齢者・合併症例などでは、アイソトープ治療(放射性ヨウ素内用療法)(日本甲状腺学会2022)や、手術(甲状腺全摘または部分切除)が適応となります。各治療法には適応とリスクがありますので、専門医と十分に相談し治療方針を決定します。
甲状腺クリーゼ(thyroid storm)の解説はこちら
抗甲状腺薬の副作用にご注意ください
バセドウ病の治療に使用される抗甲状腺薬(メルカゾール®・プロパジール®など)は、効果的な一方で稀ながら重篤な副作用も報告されています。特に注意すべきは以下の症状です:
- 突然の高熱
- 咽頭痛(のどの痛み)
- 寒気・倦怠感
これらの症状は、無顆粒球症(むかりゅうきゅうしょう)という重篤な副作用の可能性があります。無顆粒球症とは、白血球(顆粒球)が極端に減少し、重い感染症を引き起こす危険がある状態です。
高熱やのどの痛みなどが出た場合は、自己判断せずにすぐ医療機関へ連絡・受診をお願いします。
出典:日本甲状腺学会「バセドウ病診療ガイドライン2022」
抗甲状腺薬とANCA関連血管炎について
抗甲状腺薬の副作用で、無顆粒球症の次に注目されるのがANCA関連血管炎(AAV)です。
- PTUはMPO-ANCA陽性例が多く報告(Stankus SJ et al. Chest 1992)
- メルカゾールはより稀ながら発症例あり(Yoshimura JN et al. J Clin Endocrinol Metab 2009)
発熱、関節痛、皮疹、血尿、呼吸器症状などが現れます。重症例では免疫抑制治療が必要です。副作用の早期発見のため、定期検査と症状観察が重要です。
進化するバセドウ病治療:新しい選択肢
- 長期少量療法(LT-MMI療法):メルカゾールを長期間少量維持投与する方法(Ito K et al. Thyroid 2017)
- 分子標的薬(TSH受容体抗体阻害薬):「K1-300(キッセイ薬品開発中)」が臨床試験進行中
- 自己免疫制御バイオ製剤:抗CD20抗体、BTK阻害薬などが研究中
👶 妊娠を希望される方へ|バセドウ病と妊娠の注意点
バセドウ病の治療中に妊娠を希望する場合、ホルモン値の安定化と薬剤の見直しが重要です。特に妊娠初期は、胎児への影響を最小限に抑えるための慎重な対応が求められます。
- 妊娠前から治療中の方:ホルモン値(特にFT4)を正常域またはやや高めで安定させた上で、妊娠計画を立てましょう。
- 使用薬剤の選択:チアマゾール(メルカゾール®)は催奇形性のリスクが報告されており、妊娠初期にはプロピルチオウラシル(PTU)が推奨されます。
- 無顆粒球症の注意:PTUにも副作用リスクはあり、定期的な血球・肝機能チェックが必要です。
- 切り替え時期:妊娠初期にPTUへ切り替え、中期以降はメルカゾールに戻す場合もあります(医師判断)。
しもやま内科では、妊娠を希望される方への治療相談も承っております。ご希望の方は、事前にご相談ください。
バセドウ病と骨粗鬆症の関係
甲状腺ホルモン(特にT3)は骨の代謝に大きく関与しています。バセドウ病のように甲状腺ホルモンが過剰になると、骨のリモデリングサイクルが過度に活性化し、骨吸収(骨を壊す作用)>骨形成(骨をつくる作用)となります。
その結果、骨量が減少しやすくなり、特に高齢者や閉経後女性では骨粗鬆症や骨折のリスクが高まります。
- 骨密度の低下(骨粗鬆症)の進行
- 背中や腰の痛み、身長の縮みなどの症状につながることも
- 血中ビタミンD不足やカルシウム不足があるとさらにリスク増加
- 治療せずに放置すると骨折や寝たきりの原因になる可能性も
当院では、バセドウ病の内科的治療と並行して、必要に応じて骨密度測定(MD法)や骨代謝マーカー(TRACP-5b、P1NPなど)の評価を行っています。
出典:日本甲状腺学会『甲状腺疾患診療ガイドライン2022』、Biondi B et al. Thyroid. 2014;24(6):845–856、Martínez G et al. Bone. 2021;153:116173
【甲状腺クリーゼ(thyroid storm)について】
急激に悪化すると甲状腺クリーゼという重症状態になることがあります。次のような時はすぐ受診してください:
- 高熱(39度以上)
- 非常に強い動悸・息切れ・胸苦しさ
- 意識がぼんやり、錯乱状態
- 下痢が止まらない
- 極度の倦怠感、立っていられない
寛解の維持と再発予防
治療後の寛解維持でも、甲状腺機能は再発することがあるため、完全寛解後も年に1回程度の定期検査(血液・超音波)を推奨します。妊娠希望などのライフイベントにも専門的な対応が必要です。
📄 よくある質問(FAQ)
バセドウ病は治りますか?
薬物治療で寛解できる例が多いですが、再発リスクもあるため経過観察が重要です。
寛解後も通院は必要ですか?
年に1回程度の定期検査(血液・超音波)を継続します。
副作用検査は何を調べますか?
白血球数、肝機能、ANCA抗体などを定期的に確認します。
アイソトープ治療は安全ですか?
専門施設で適切に管理され安全性も確立しています。
眼球突出は治りますか?
甲状腺機能安定化で軽快する場合もありますが、重症例は眼科的加療が必要です。
遺伝する病気ですか?
遺伝的素因は関与しますが、必ずしも遺伝病ではありません。
ストレスは関係しますか?
ストレスや生活習慣が発症・再発の一因となる場合があります。
妊娠希望でも治療できますか?
妊娠計画に合わせて薬剤や治療タイミングを調整します。
服薬中に発熱・喉の痛みが出たら?
無顆粒球症の疑いがあるため、早急に医療機関へ連絡が必要です。
治療期間はどのくらい?
通常は1〜2年の内服治療が目安ですが、症例により長期維持療法を選択する場合もあります。
甲状腺の病気総論ページ
👨⚕️ この記事の監修医師
しもやま内科 院長
日本内科学会 総合内科専門医
日本糖尿病学会 糖尿病専門医・指導医
日本循環器学会 循環器専門医
日本老年医学会 老年病専門医・指導医
日本甲状腺学会 甲状腺専門医
糖尿病、甲状腺、副腎など内分泌疾患の診療に長年従事し、地域密着型の総合内科医として診療を行っています。
